

¿Tienes un prolapso?


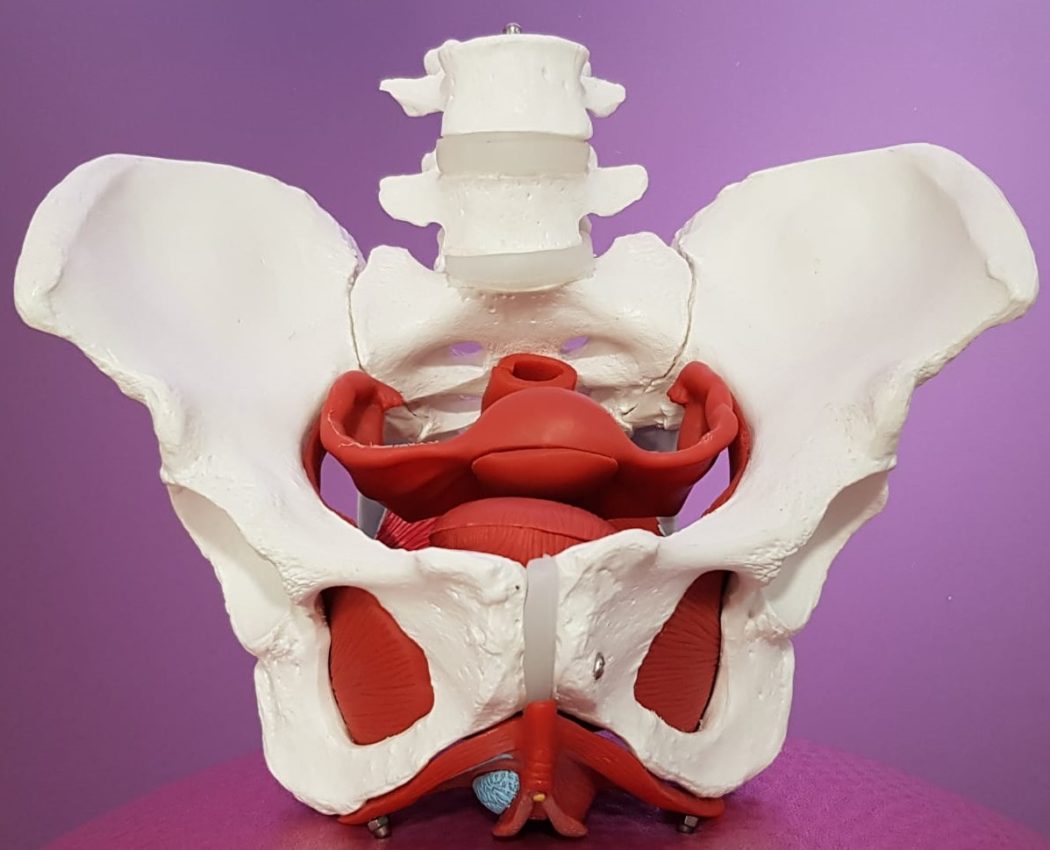
Así lo valoramos en consulta y planificamos tu tratamiento
En una entrada anterior te explicamos qué es un prolapso, sus síntomas más comunes y algunas recomendaciones para prevenirlo. En esta ocasión queremos contarte cómo abordamos un caso de prolapso desde la fisioterapia: qué hacemos en la primera consulta, qué tipos de tratamientos podemos ofrecer y en qué situaciones se recomienda recurrir a la cirugía. También es importante aclarar que, incluso si se opta por una intervención quirúrgica, el trabajo fisioterapéutico sigue siendo imprescindible para la recuperación y la prevención de recaídas.
¿Cómo valoramos un prolapso en consulta?
Cuando una persona llega a consulta con sospecha o diagnóstico de prolapso, lo primero que hacemos es una valoración individualizada y global. Comenzamos con una entrevista clínica en la que analizamos síntomas, hábitos de vida, antecedentes médicos y obstétricos (si los hay), tipo de actividad física y objetivos personales.
Después realizamos una valoración física del suelo pélvico, que puede incluir una exploración vaginal (si la persona lo consiente), observación postural, respiratoria y de patrones de movimiento, así como pruebas funcionales para evaluar el grado del prolapso y cómo se comporta durante el esfuerzo. También analizamos la fuerza, el tono y la coordinación de la musculatura perineal y abdominal.
Tratamiento conservador desde la fisioterapia
La fisioterapia especializada en suelo pélvico ofrece una amplia variedad de herramientas para tratar los prolapsos, especialmente en sus grados más leves o moderados. El objetivo principal es mejorar el soporte de los órganos pélvicos, aliviar los síntomas y recuperar la función.
Algunas de las técnicas que podemos utilizar son:
- Ejercicios de fortalecimiento del suelo pélvico (hipopresivos o contracciones específicas tipo Kegel adaptadas a cada caso).
- Reeducación postural y respiratoria, para disminuir la presión intraabdominal.
- Electroestimulación y biofeedback, para mejorar la conciencia y la activación muscular.
- Consejos sobre actividad física y hábitos diarios, incluyendo manejo de cargas, estreñimiento o toses crónicas.
- Uso de pesarios, en algunos casos, como soporte mecánico complementario.
El tratamiento es siempre personalizado y puede durar semanas o meses, dependiendo del grado del prolapso y de la respuesta del cuerpo.
¿Cuándo se recomienda la cirugía?
La cirugía suele considerarse cuando:
- El prolapso es de grado avanzado (III o IV) y afecta significativamente a la calidad de vida.
- Hay fallo del tratamiento conservador tras un periodo adecuado.
- Existen síntomas severos como dolor, dificultad al orinar o incontinencia grave.
En cualquier caso, la cirugía no es una solución “mágica” ni definitiva si no se aborda también el origen del problema. Por eso, incluso cuando se realiza una intervención quirúrgica, la fisioterapia antes y después de la operación es fundamental: ayuda a preparar el tejido, mejora la recuperación postoperatoria y reduce el riesgo de recurrencia.
En resumen
El prolapso es una condición tratable y, en muchos casos, controlable con fisioterapia. La clave está en una buena valoración, un tratamiento personalizado y el compromiso con el autocuidado. Y recuerda: incluso si necesitas cirugía, la fisioterapia sigue siendo tu aliada.
Te recomendamos que leas este post Suelo pélvico


Comments are closed here.